

| Об учебнике
Главы |
| СОДЕРЖАНИЕ |
| ГЛАВА 1 |
| ГЛАВА 2 |
| ГЛАВА 3 |
| ГЛАВА 4 |
| ГЛАВА 5 |
| ГЛАВА 6 |
| ГЛАВА 7 |
| ГЛАВА 8 |
| ГЛАВА 9 |
| ГЛАВА 10 |
| ГЛАВА 11 |
| ГЛАВА 12 |
| ГЛАВА 13ЗАКЛЮЧЕНИЕПРИЛОЖЕНИЕ 1ПРИЛОЖЕНИЕ 2ПРИЛОЖЕНИЕ 3 |
![]()
Глава XII. ВОЕННО-МЕДИЦИНСКАЯ ПОДГОТОВКА
Военно-медицинская подготовка – обучение военнослужащих оказанию первой медицинской помощи с использованием индивидуальных табельных и подручных средств при ранениях, боевых поражениях и несчастных случаях, а также профилактике наиболее распространенных инфекционных заболеваний и основам личной и общественной гигиены.
§ 53. Первая медицинская помощь
При ранениях, боевых поражениях или несчастных случаях медицинский работник поблизости бывает не всегда. Промедление в оказании медицинской помощи может привести к осложнениям или смерти пострадавшего. В этом случае ему оказывается первая медицинская помощь, которая заключается в проведении простейших, срочных и целесообразных мероприятий, которыми могут быть:
-
остановка кровотечения, наложение стерильной повязки на рану;
-
иммобилизация (обеспечение неподвижности) определенной части тела на время транспортировки пострадавшего;
-
искусственная вентиляция легких и непрямой массаж сердца;
-
введение антидотов (противоядий) при отравлениях, средств обезболивания при острых болевых синдромах, антибиотиков при инфекциях;
-
согревание тела или наложение холода, частичная санитарная обработка и др.
Первая медицинская помощь, оказываемая самим пострадавшим – это самопомощь, а оказываемая другим человеком (другими людьми) – взаимопомощь. Умение оказывать самопомощь и взаимопомощь особо важно при ведении боевых действий.
Раны – повреждение тканей с нарушением целости их покрова (кожи, слизистой оболочки).
Раны могут быть: огнестрельными, колотыми, резаными, рубленными, размозженными, рваными, ушибленными, укушенными, скальпированными.
Огнестрельная рана – результат воздействия поражающих факторов огнестрельного оружия (пули, осколки, дробь). Особенно опасны для жизни огнестрельные раны от разрывных пуль, пуль со смещенным центром тяжести. При сквозном огнестрельном ранении образуются входное и выходное отверстия, причем входное всегда меньше выходного. В результате прямого действия осколка или пули возникает раневой канал. В него, особенно при осколочных ранениях, увлекаются обрывки одежды, земля, разрушенные ткани, которые загрязняют рану, что способствует развитию тяжелых форм гнойных и других осложнений. Различают первичное и вторичное микробное загрязнение. Первичное загрязнение наступает в момент нанесения раны, вторичное, как правило, связано с нарушением правил асептики во время перевязок и операций и проявляется в виде гнойных осложнений.
Асептика – меры по предотвращению попадания в рану бактерий. Антисептика – лечебные меры, направленные против бактерий, уже внедрившихся в рану.
Кровотечения. Объем крови у взрослого человека составляет примерно 5 л. Потеря 20–30% массы крови опасна для жизни человека, а 50% – смертельна.
Артериальное кровотечение. Артериальная кровь ярко-красного цвета, бьет пульсирующей струей. При повреждении крупных сосудов в течение нескольких минут может возникнуть кровопотеря, не совместимая с жизнью.
Венозное кровотечение. Давление в венах значительно ниже, чем в артериях, поэтому кровь вытекает из вен медленно, равномерной и непрерывной струей. Цвет крови темно-вишневый.
Капиллярное кровотечение. Возникает при повреждениях мельчайших кровеносных сосудов. Кровь из раны вытекает медленно, по каплям.
Способы остановки кровотечения. При оказании первой медицинской помощи осуществляется временная остановка кровотечения способами пальцевого прижатия артерии, наложения давящей повязки, наложения кровоостанавливающего жгута, форсированного сгибания конечности.
Пальцевое прижатие артерии. Прижатие артерии на протяжении, т.е. не в области раны, а ближе к сердцу по кровотоку, самый доступный в любой обстановке способ временной остановки артериального кровотечения. Для применения этого способа нужно знать места (точки), где артерия наиболее близко лежит к поверхности и ее можно прижать к кости (рис. 88).
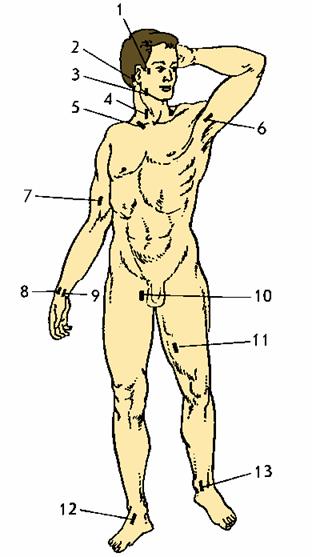
Рис. 88. Точки прижатия артерий: 1 – височной; 2 – затылочной; 3 – челюстной; 4 – сонной; 5 – подключичной; 6 – подмышечной; 7 – плечевой; 8 – лучевой; 9 – локтевой; 10, 11 – бедренной; 12, 13 – большеберцовой
В этих точках можно почти всегда прощупать пульсацию артерии.
Пальцевое прижатия артерии дает возможность остановить кровотечение почти моментально. Но оно применимо лишь для того, чтобы выиграть время для других способов остановки кровотечения.
Наложение давящей повязки. На рану накладывают несколько слоев марли, а сверху ком ваты и туго бинтуют. Сдавленные такой повязкой поврежденные сосуды могут затромбироваться, поэтому данный способ остановки кровотечения должен быть кратковременным.
Наложение кровоостанавливающего жгута. Резиновый жгут растягивают и прикладывают к конечности, предварительно наложив прокладку (одежда, полотенце, бинт). Не ослабляя натяжения, обертывают жгут вокруг конечности несколько раз так, чтобы витки ложились вплотную один к другому и чтобы между ними не попали складки кожи. Концы жгута скрепляют с помощью цепочки и крючка. Точное время наложения жгута указывается в записке, которую прикрепляют к одежде пострадавшего.
При отсутствии резинового жгута можно использовать подручные материалы (поясной ремень, галстук, веревку, бинт, носовой платок). При этом перетягивают конечность, как жгутом, или делают закрутку с помощью палочки.
Форсированное сгибание конечности. Способ применим при кровотечении из ран, расположенных у основания конечностей. При кровотечении из ран предплечья и кисти остановка кровотечения достигается сгибанием до отказа в локтевом суставе и фиксацией согнутого предплечья с помощью бинта, притягивающего его к плечу. При кровотечении из ран верхней части плеча и подключичной области производится форсированное заведение верхней конечности за спину со сгибанием в локтевом суставе и фиксирование ее с помощью бинта. При кровотечении из артерий нижних конечностей следует до отказа согнуть ногу в коленном и тазобедренном суставах и фиксировать ее в этом положении.
Повязки. Для изготовления и наложения различных повязок служит перевязочный материал – марля, вата, сетчатые бинты. Из перевязочного материала готовят пакеты перевязочные, бинты стерильные и нестерильные, салфетки, повязки разных размеров. При отсутствии или недостатке табельных перевязочных средств в полевых или бытовых условиях используют подручные средства – простыни, рубашки, куски ткани и др.
Пакет перевязочный индивидуальный – это унифицированная стерильная повязка, предназначенная для закрытия ран и ожогов при оказании первой медицинской помощи. Пакет находится в санитарных сумках младшего медицинского персонала, а в военное время выдается всему личному составу войск и формирований гражданской обороны.
Пакет перевязочный индивидуальный состоит из бинта, двух ватно-марлевых подушечек и булавки. Одна из подушечек пришита к концу бинта, другая – свободно передвигается по бинту. Бинт с подушечками и булавка, завернутые в пергаментную бумагу, помещены в герметичный непромокаемый мешочек из прорезиненной ткани.
При использовании пакета необходимо разорвать прорезиненную оболочку по надрезу на кромке и извлечь завернутый в бумагу перевязочный материал. Развернув бумагу, левой рукой берут конец бинта с пришитой к нему ватно-марлевой подушечкой (за сторону, обозначенную цветной ниткой), правой – скатку бинта, руки разводят в стороны. Между руками натягивается отрезок бинта с расположенными на нем подушечками. Подушечки накладывают на поверхность раны и закрепляют турами бинта. При сквозном ранении одну подушечку накладывают на входное отверстие, другую – на выходное отверстие раны. Концы бинта закрепляют булавкой.
Некоторые виды повязок на различные части тела показаны на рисунке (рис. 89).
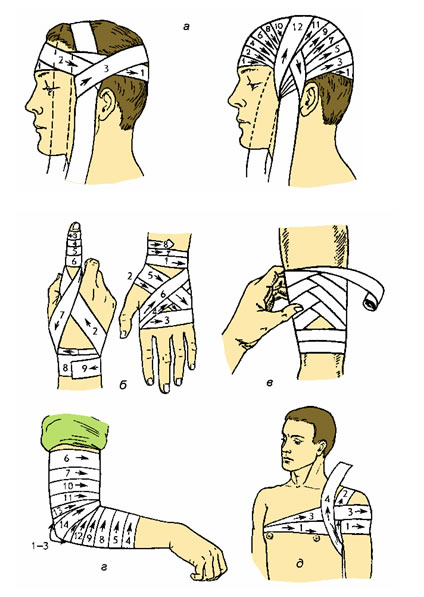
Рис. 89. Виды повязок: а – на голову в виде “чепца”; б – на кисть; в – на предплечье; г – на локтевой сустав; д – на плечевой сустав
1. Расскажите о значении первой медицинской помощи.
2. Дайте характеристику открытым повреждениям (ранам).
3. Перечислите виды кровотечений и назовите способы временной остановки кровотечения.
4. Расскажите о правилах наложения жгута.
5. Что такое пакет перевязочный индивидуальный?
§ 54. Первая медицинская помощь (продолжение)
Переломы костей. Перелом – повреждение кости с нарушением ее целости. Если под действием травмирующего предмета или острого отломка кости нарушается целость кожи, то образуется открытый перелом, Если целость кожи не нарушена, то перелом называют закрытым.
Поврежденной части тела нужен покой, неподвижность. Создание такой неподвижности называется иммобилизацией. Иммобилизация бывает лечебной (постоянной на время лечения) и транспортной (временной). Транспортная иммобилизация – важнейшее мероприятие первой медицинской помощи при переломах и других тяжелых повреждениях.
Для транспортной иммобилизации применяют главным образом шины в виде полос или желобов из различных жестких материалов, к которым прибинтовывают поврежденную часть тела. Если нет табельных средств иммобилизации, то пользуются импровизированными шинами, применяя фанеру, дощечки, палки, лыжи, пучки прутьев, полоски из твердого картона. При отсутствии подходящих подручных средств прибинтовывают поврежденную руку к туловищу, а поврежденную ногу к здоровой ноге.
При транспортной иммобилизации следует соблюдать следующие правила:
-
шина должна быть удобной для пострадавшего и не причинять ему боль;
-
иммобилизация должна быть проведена как можно раньше;
-
при наличии раны ее следует закрыть асептической повязкой до наложения шины;
-
при необходимости применения кровоостанавливающего жгута его накладывать до проведения иммобилизации и не прикрывать повязкой;
-
шина не должна оказывать сильного давления на мягкие ткани, сосуды, нервы, костные выступы;
-
при переломах длинных трубчатых костей обязательно фиксировать 2–3 смежных сустава;
-
конечность следует иммобилизовать в среднем физиологическом положении;
-
транспортную шину прикреплять к конечности бинтом, который не должен нарушать кровообращение.
Искусственная вентиляция легких и непрямой массаж сердца. В основе искусственной вентиляции легких лежит вдувание воздуха в дыхательные пути пострадавшего. Наиболее простой метод – “изо рта в рот”. Искусственная вентиляция легких проводится следующим образом:
-
положить пострадавшего на спину; освободить его шею, грудную клетку и область живота от сжимающих элементов одежды (расстегнуть воротник, расслабить галстук, поясной ремень и др.);
-
осмотреть ротовую полость и при наличии жидкости, инородных тел удалить их;
-
одной рукой взять пострадавшего за подбородок, а другой зажать ему нос и запрокинуть голову;
-
сделать глубокий вдох и, плотно охватив губами рот пострадавшего, с некоторым усилием вдохнуть в него воздух. Вдыхание можно проводить через платок, салфетку;
-
сразу после завершения вдыхания воздуха и расширения грудной клетки пострадавшего высвободить его рот и нос;
-
увидев, что грудная клетка пострадавшего опускается, сделать очередное вдыхание в его рот.
Циклы вдыхания воздуха повторяются 12 – 18 раз в минуту.
В случае остановки сердца пострадавшему в порядке оказания первой медицинской помощи следует немедленно провести непрямой массаж сердца. Для проведения непрямого массажа сердца пострадавшего надо уложить на плоскую твердую поверхность. Спасатель размещается сбоку, кладет ладонь на грудь пострадавшего таким образом, чтобы основание ладони располагалась на нижнем конце его грудины. Поверх этой кисти для усиления давления помещает другую и сильными движениями, помогая при этом всей тяжестью тела, осуществляет быстрые ритмичные толчки (1 раз в секунду) на грудь пострадавшего.
Непрямой массаж сердца обязательно сочетается с проведением искусственной вентиляции легких. При этом после каждого искусственного вдоха следует пять сжатий сердца. Таким образом, в минуту должно быть проведено до 12 вдохов и 60 сжатий сердца.
Солнечный и тепловой удар. При действии прямых солнечных лучей на голову может наступить солнечный удар. Тепловой удар возникает при общем перегревании организма, который может наступить при больших физических нагрузках, повышенной влажности, недостаточном поступлении в организм питьевой воды и др. Развитию теплового удара способствуют тесная и плохо проницаемая для воздуха одежда, употребление алкоголя и другие факторы.
Оказание первой медицинской помощи одинаково как при солнечном, так и при тепловом ударе. Пострадавшего следует срочно вынести в тень или прохладное место, обеспечить ему доступ свежего воздуха, освободить от одежды, дать выпить холодной воды, положить холодный компресс или лед на голову, паховые области. Полезно обертывание пострадавшего простынями, смоченными холодной водой, обдув вентилятором.
Отморожение – повреждение тканей тела под влиянием холода. Отморожение может произойти не только в морозную погоду, но и при температуре около нуля, когда сыро и ветренно.
Пострадавшего необходимо согреть, обложив грелками. Отмороженную конечность нужно погрузить в теплую воду (t° 36–40°) и осторожно растирать до тех пор, пока кожа не покраснеет и восстановится ее чувствительность, затем наложить спиртовую или асептическую повязку. Нельзя производить растирание снегом или погружать отмороженную конечность в холодную воду.
Ушиб, вывих, растяжение. Ушиб – закрытое повреждение тканей и органов, вызванное кратковременным воздействием на поверхность тела твердого предмета без нарушения целостности кожи, тканей, слизистых оболочек и органов. Оказание первой медицинской помощи при ушибах заключается в наложении давящей повязки, холода (пузырь со льдом на 40 – 50 мин, с перерывом в 10–15 мин). При небольших поверхностных ушибах наложить влажновысыхающую повязку с холодной водой.
Вывих – нарушение целостности сустава со стойким смещением суставных концов костей. Травматический вывих возникает от чрезмерного или несвойственного данному суставу движения. Наиболее часто встречаются травматические вывихи плеча, предплечья, пальцев кисти, бедра, нижней челюсти. Первая медицинская помощь при вывихе заключается в иммобилизации пострадавшей конечности, введении обезболивающих средств, приложении холода на область поврежденного сустава. Вправление вывиха и дальнейшее лечение осуществляет только врач.
Растяжение – это надрыв тканей с сохранением их целостности. Первая медицинская помощь при растяжении – тугое бинтование поврежденного сустава, при сильных болях – иммобилизация и немедленное обращение к врачу.
Поражение ядами животных, отравление ядовитыми растениями. Опасными животными для человека в Беларуси является гадюка. Обычно змеи нападают на людей, когда их потревожат. Уже в первые минуты после укуса гадюки, вызывающего небольшую боль и чувство жжения, вокруг места укуса появляется покраснение, множественные кровоизлияния и быстро распространяющийся отек.
Оказание первой помощи пострадавшему следует начать с немедленного и энергичного отсасывания содержимого ранки, не забывая при этом постоянно сплевывать отсасываемую жидкость. Отсасывание продолжать 15–20 мин. Затем, по возможности, обработать ранку йодом, спиртом, зеленкой. После этого обеспечить неподвижное положение укушенной конечности, создать покой пострадавшему. Категорически противопоказано делать пострадавшему разрезы кожи на месте укуса, давать пить спиртные напитки, вводить в зону укуса марганцовокислый калий или другие окислители, прижигать место укуса, накладывать жгут.
При употреблении в пищу ядовитых грибов (бледной поганки, мухомора, опят ложных и др.), недостаточной кулинарной обработке условно съедобных и использовании в пищу старых съедобных грибов возникает отравление. Отравления проявляются резкими болями в животе, рвотой и обильным поносом с примесью крови. Могут отмечаться снижение температуры, судороги, желтуха, увеличение печени, расстройство сердечной деятельности с падением кровяного давления.
Первая медицинская помощь при отравлении грибами состоит в промывании желудка. Для этого нужно вызвать у пострадавшего обильную рвоту (в этих целях рекомендуется обильное питье), дать ему активированный уголь и затем слабительное. Следует избегать от попадания в рот уксуса и кислоты.
Отравление человека может наступить и при употреблении в пищу плодов, зелени или корней ядовитых растений. Первая медицинская помощь при отравлении ядовитыми растениями такая же, как и при отравлении грибами.
Способы транспортировки пораженных и больных. После оказания первой медицинской помощи пострадавшему его необходимо доставить в ближайшее лечебное учреждение.
Наиболее травмобезопасным средством транспортировки больных и пораженных являются санитарные носилки. Кроме носилок для транспортировки пострадавших, особенно с переломами костей таза и позвоночника, целесообразно использовать вакуумные носилки. Для переноски больных применяют специальные носилочные лямки, которые позволяют выносить пострадавших из труднодоступных мест.
Носилки можно сделать из подручных материалов – двух жердей, соединенных деревянными распорками, переплетенных лямками (веревками, ремнем и др.) Во время Великой Отечественной войны для выноса раненого солдата с поля боя под огнем противника порой единственным средством была солдатская шинель или плащ-палатка.
Положение пораженного на носилках зависит от характера ранения или травмы. При переломе шейного или грудного отдела позвоночника пострадавшего транспортируют на спине, поясничного отдела – на животе. При ранениях в живот, переломах костей таза пострадавшего кладут на спину, ноги ему сгибают в коленях.
При отсутствии носилок и подручных средств можно переносить больных на руках, спине, плече, а также при помощи “замка” из четырех и трех рук (рис. 90).
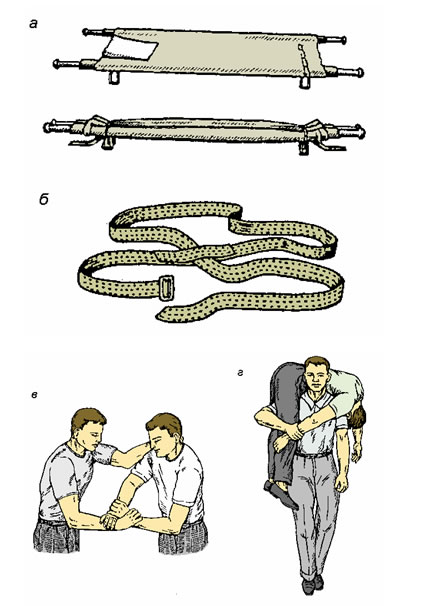
Рис. 90. Способы переноски пострадавших: а – санитарные носилки; б – носилочная лямка; в – с помощью “замка” из трех рук; г – на спине (из тесных узких помещений)
1. Как оказать первую медицинскую помощь при переломах различных частей тела?
2. Как проводятся искусственная вентиляция легких и непрямой массаж сердца?
3. Расскажите о солнечном, тепловом ударе, отморожении и первой помощи при них.
4. Расскажите о первой помощи при закрытых повреждениях.
5. Как оказать первую помощь при отравлении грибами, ядовитыми растениями, при поражении ядами животных?
§ 55. Сохранение и укрепление здоровья
военнослужащих
Сохранение и укрепление здоровья, физическое развитие военнослужащих – важная и неотъемлемая часть их подготовки к выполнению своего воинского долга.
Закаливание военнослужащих, занятия физической подготовкой и спортом проводятся в целях повышения устойчивости их организма к различным резким изменениям физических факторов окружающей среды, к условиям, связанным с особенностями военной службы и выполнением боевых задач.
Закаливание военнослужащих должно проводиться систематически и непрерывно путем комплексного использования водных, солнечных и воздушных факторов в сочетании с занятиями физической подготовкой и спортом. Основными способами закаливания военнослужащих являются:
-
ежедневное выполнение физических упражнений на открытом воздухе;
-
обмывание до пояса холодной водой или принятие кратковременного холодного душа;
-
полоскание горла холодной водой, а также мытье ног холодной водой перед отбоем;
-
проведение в зимний период лыжных тренировок и занятий, выполнение работ в облегченной одежде;
-
в летний период проведение занятий и спортивно-массовых мероприятий в облегченной одежде, принятие солнечных ванн и купание в открытых водоемах.
Занятия физической подготовкой и спортом осуществляются на утренней физической зарядке, учебных занятиях, во время спортивно-массовой работы, в процессе учебно-боевой деятельности военнослужащих, а также в ходе самостоятельных тренировок. На занятиях выполняются физические упражнения с использованием различных способов тренировки и дозирования физической нагрузки, с учетом принадлежности военнослужащих к виду Вооруженных Сил и роду войск, возраста и состояния здоровья.
Занятия спортом осуществляются в спортивных секциях и командах во время, установленное распорядком дня и регламентом служебного времени.
Санитарно-гигиенические и противоэпидемические мероприятия. Каждый военнослужащий должен заботиться о сохранении своего здоровья, не скрывать болезней, строго соблюдать правила личной и общественной гигиены и воздерживаться от вредных привычек (курение, употребление алкоголя). Выполнение правил личной гигиены включает:
-
утреннее умывание с чисткой зубов;
-
мытье рук перед приемом пищи;
-
умывание, чистку зубов и мытье ног перед сном;
-
своевременное бритье лица, стрижку волос и ногтей;
-
еженедельное мытье в бане со сменой нательного и постельного белья, портянок и носков;
-
содержание в чистоте обмундирования, обуви и постели, ежедневную смену подворотничков.
Прическа военнослужащего, усы, если они имеются, должны быть аккуратными, отвечать требованиям гигиены и не мешать использованию средств индивидуальной защиты и ношению снаряжения.
Правила общественной гигиены включают: содержание в чистоте территории воинской части, спальных помещений, туалетов и комнат общего пользования, а также регулярное их проветривание.
Для обеспечения невосприимчивости военнослужащих к инфекционным болезням проводятся предохранительные прививки, Прививки могут быть плановыми и по эпидемическим показаниям.
Военнослужащий обязан доложить по команде о случаях возникновения инфекционных заболеваний среди лиц, проживающих с ним в одной квартире (комнате общежития), и исполнять служебные обязанности с разрешения командира воинской части и по заключению начальника медицинской службы.
При обнаружении в воинской части инфекционного больного немедленно производится активное выявление, изоляция и госпитализация заболевших. Сразу же проводится дезинфекция в подразделениях и наблюдение за лицами, бывшими в контакте с больным, усиливается санитарно-гигиенический контроль. При необходимости в воинской части вводится карантин или режим обсервации.
Лечебно-профилактические мероприятия. Основными лечебно-профилактическими мероприятиями являются диспансеризация, амбулаторное, стационарное и санаторно-курортное лечение военнослужащих.
Диспансеризация включает медицинский контроль за состоянием здоровья личного состава, активное раннее выявление заболеваний, изучение условий службы и быта военнослужащих, выявление факторов, отрицательно влияющих на их здоровье, проведение профилактических и лечебно-оздоровительных мероприятий.
Медицинский контроль состояния здоровья военнослужащих осуществляется путем проведения ежедневного медицинского наблюдения в процессе боевой подготовки и в быту, медицинских осмотров, углубленных и контрольных медицинских обследований военнослужащих.
При заболевании военнослужащий обязан немедленно доложить об этом непосредственном начальнику и с его разрешения обратиться за медицинской помощью в медицинский пункт воинской части. Амбулаторный прием проводится в медицинском пункте в часы, установленные распорядком дня воинской части. Военнослужащие, внезапно заболевшие или получившие травму, направляются (сопровождаются) в медицинский пункт немедленно в любое время суток.
Солдаты и сержанты должны мыться в бане не реже одного раза в неделю, а повара и пекари, кроме того, ежедневно принимать душ. При помывке в бане (приеме душа) военнослужащие срочной службы обеспечиваются мылом, полотенцами и продезинфицированными мочалками. Белье нательное и постельное, полотенца, портянки и носки должны меняться один раз в неделю, в дни помывки в бане; поварам и пекарям нательное белье меняется не менее двух раз в неделю. При необходимости смена белья, полотенец, портянок и носков производится чаще.
1. Расскажите о значении и содержании закаливания военнослужащих, занятий физической подготовкой и спортом.
2. Назовите правила личной гигиены военнослужащего.
3. Что включает в себя диспансеризация, как осуществляется медицинский контроль состояния здоровья военнослужащих?
 |

